WikiDer > Лимфангиома
| Лимфангиома | |
|---|---|
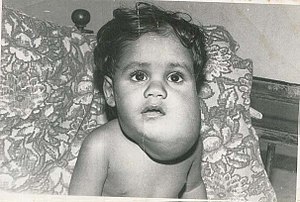 | |
| Лимфангиома (кистозная гигрома) | |
| Специальность | Онкология |
Лимфангиомы пороки развития лимфатическая система характеризуется поражениями в виде тонкостенных кист; эти кисты могут быть макроскопическими, как в кистозная гигрома, или микроскопический.[1] Лимфатическая система - это сеть сосудов, ответственных за возвращение в венозная система избыток жидкости из тканей, а также лимфатический узел которые фильтруют эту жидкость на предмет признаков патогены. Эти пороки развития могут возникать в любом возрасте и затрагивать любую часть тела, но 90% возникают у детей младше 2 лет и затрагивают голову и шею. Эти пороки развития бывают врожденными или приобретенными. Врожденные лимфангиомы часто связаны с хромосомные аномалии Такие как Синдром Тернера, хотя они могут существовать и изолированно. Лимфангиомы обычно диагностируются до рождения с помощью УЗИ плода. Приобретенные лимфангиомы могут возникнуть в результате травмы, воспаления или лимфатической обструкции.
Большинство лимфангиом - это доброкачественные образования, результатом которых является только мягкая, медленно растущая «рыхлая» масса. Поскольку лимфангиомы не имеют шансов стать злокачественными, их обычно лечат только по косметическим причинам. В редких случаях попадание в критические органы может привести к таким осложнениям, как: респираторный дистресс когда лимфангиома сдавливает дыхательные пути. Лечение включает стремление, хирургическое удаление, лазер и радиочастотная абляция, и склеротерапия.
Признаки и симптомы
Существует три различных типа лимфангиомы, каждый со своими симптомами. Они различаются глубиной и размером аномальных лимфатических сосудов, но все они связаны с аномалиями лимфатической системы. Лимфангиома циркумскриптума может быть обнаружена на поверхности кожи, а два других типа лимфангиомы возникают глубже под кожей.
- Лимфангиома циркумскриптум, микрокистозная лимфатическая мальформация, напоминает скопления маленьких волдырей, цвет которых варьируется от розового до темно-красного.[2] Они доброкачественные и не требуют медицинского лечения, хотя некоторые пациенты могут решить удалить их хирургическим путем по косметическим причинам.
- Кавернозные лимфангиомы обычно присутствуют при рождении, но могут появиться позже в жизни ребенка.[3] Эти выпуклые образования возникают глубоко под кожей, обычно на шее, языке и губах.[4] и сильно различаются по размеру: от одного сантиметра в диаметре до нескольких сантиметров в ширину. В некоторых случаях они могут поражать всю конечность, например руку или ногу. Хотя они обычно безболезненны, пациент может чувствовать легкую боль при надавливании на эту область. Они бывают белого, розового, красного, синего, пурпурного и черного цветов; и боль уменьшается по мере того, как шишка становится светлее.
- Кистозная гигрома имеет много общего с кавернозными лимфангиомами, и некоторые врачи считают их слишком похожими, чтобы соответствовать отдельным категориям. Однако кистозные лимфангиомы обычно имеют более мягкую консистенцию, чем кавернозные лимфангиомы, и этот термин обычно применяется к лимфангиомам, развивающимся у плода. Обычно они появляются на шее (75%), в области подмышек или в паху. Они часто выглядят как опухшие выпуклости под кожей.
Причины
Непосредственной причиной лимфангиомы является закупорка лимфатической системы. плод развивается, хотя симптомы могут не проявиться до рождения ребенка. Причина остается неизвестной. Также не известно, почему эмбриональные лимфатические мешки остаются отключенными от остальной лимфатической системы.[4]
Кистозная лимфангиома, возникающая во время первые два триместра беременности связано с генетическими нарушениями, такими как Синдром Нунана и трисомии 13, 18, и 21. Хромосомная анеуплоидия Такие как Синдром Тернера или же Синдром Дауна[5] были обнаружены у 40% пациентов с кистозной гигромой.[6]
Патофизиология
В 1976 году Уимстер изучил патогенез лимфангиомы околоскриптума, лимфатические цистерны в глубокой подкожной плоскости отделены от нормальной сети лимфатических сосудов. Они сообщаются с поверхностными лимфатическими пузырьками через вертикальные расширенные лимфатические каналы. Уимстер предположил, что цистерны могли происходить из примитивного лимфатического мешка, который не смог соединиться с остальной лимфатической системой во время эмбрионального развития.
Толстый слой мышечных волокон, вызывающих ритмические сокращения, покрывает изолированные примитивные мешочки. Ритмичные сокращения увеличивают внутримуральное давление, заставляя расширенные каналы выходить от стенок цистерн к коже. Он предположил, что везикулы, видимые в окружной лимфангиоме, являются выходом из этих расширенных выступающих сосудов. Лимфатические и рентгенографические исследования подтверждают наблюдения Уимстера. Такие исследования показывают, что большие цистерны проникают глубоко в кожу и выходят за пределы клинических поражений. Лимфангиомы, расположенные глубоко в дерме, не обнаруживают никаких доказательств связи с обычными лимфатическими узлами. Причина нарушения связи лимфатических мешков с лимфатической системой неизвестна.[4]
Микроскопически везикулы в окружности лимфангиомы представляют собой сильно расширенные лимфатические каналы, которые вызывают папиллярная дерма расширять. Они могут быть связаны с акантоз и гиперкератоз. В верхней дерме есть много каналов, которые часто доходят до подкожный (более глубокий слой дермы, содержащий в основном жир и соединительную ткань). Более глубокие сосуды имеют большой калибр с толстыми стенками, в которых гладкая мышца. Просвет заполнен лимфатической жидкостью, но часто содержит эритроциты, лимфоциты, макрофаги, и нейтрофилы. Каналы облицованы плоскими эндотелиальные клетки. В интерстиций имеет много лимфоидных клеток и показывает признаки фиброплазия (образование фиброзной ткани). Узелки (небольшая масса ткани или скопление клеток) в кавернозной лимфангиоме - это большие неправильные каналы в ретикулярной дерме и подкожной клетчатке, которые выстланы одним слоем эндотелиальные клетки. Также неполный слой гладкой мускулатуры также выстилает стенки этих каналов. Строма состоит из рыхлой соединительной ткани с множеством воспалительных клеток. Эти опухоли обычно проникают в мышцу. Кистозная гигрома неотличима от кавернозных лимфангиом при гистологии.[4]
В типичном анамнезе лимфангиомы околосклеротической области видно небольшое количество пузырьков на коже при рождении или вскоре после него. В последующие годы их количество, как правило, увеличивается, а пораженная площадь кожи продолжает увеличиваться. Пузырьки или другие кожные аномалии могут быть замечены только через несколько лет после рождения. Обычно поражения протекают бессимптомно или не демонстрируют каких-либо признаков заболевания, но в большинстве случаев у пациентов могут наблюдаться случайные вспышки кровотечения и значительный отток прозрачной жидкости из разорванных пузырьков.
Кавернозная лимфангиома впервые появляется в младенчестве, когда на лице, туловище или конечностях становится очевидным резиновый узелок без изменений кожи. Эти поражения часто растут быстрыми темпами, как при выпячивании. гемангиомы. Семейный анамнез предшествующих лимфангиом не описан.
Кистозная гигрома вызывает глубокий подкожный кистозный отек, обычно в подмышечной впадине, у основания шеи или в паху, и обычно наблюдается вскоре после рождения. Если очаги поражения дренированы, они быстро заполнятся жидкостью. Повреждения будут расти и увеличиваться в размерах, если они не будут полностью удалены хирургическим путем.[4]
Диагностика
Случаи лимфангиомы диагностируют: гистопатологический осмотр.[7] В пренатальных случаях лимфангиома диагностируется в конце первого или начале второго триместра с помощью ультразвука. Другие методы визуализации, такие как КТ и МРТ, полезны при планировании лечения, очерчивают размер поражения и определяют окружающие его жизненно важные структуры. МРТ с весом Т2 полезна для дифференциации лимфангиомы от окружающих структур благодаря высокому уровню сигнала Т2.[8]
Классификация
Лимфангиомы традиционно подразделяются на три подтипа: капилляр и кавернозные лимфангиомы и кистозная гигрома. Эта классификация основана на их микроскопических характеристиках. Четвертый подтип, гемангиолимфангиома также признается.[9]
- Капиллярные лимфангиомы
- Капиллярные лимфангиомы состоят из небольших лимфатических сосудов размером с капилляр и обычно расположены в эпидермис.
- Кавернозные лимфангиомы
- Кавернозные лимфангиомы, состоящие из расширенных лимфатических каналов, обычно поражают окружающие ткани.
- Кистозные гигромы
- Кистозные гигромы представляют собой большие макрокистозные лимфангиомы, заполненные богатой белком жидкостью соломенного цвета.
- Гемангиолимфангиома
- Как следует из их названия, гемангиолимфангиомы - это лимфангиомы с сосудистым компонентом.
Лимфангиомы также можно разделить на микрокистоз, макрокистоз, и смешанный подтипы, в зависимости от размера их кист.[9]
- Микрокистозные лимфангиомы
- Микрокистозные лимфангиомы состоят из кист, каждая из которых имеет размер менее 2 см.3 в объеме.
- Макрокистозные лимфангиомы
- Макрокистозные лимфангиомы содержат кисты размером более 2 см.3 в объеме.
- Смешанные лимфангиомы
- Лимфангиомы смешанного типа содержат как микрокистозные, так и макрокистозные компоненты.
Наконец, лимфангиомы можно описывать поэтапно, в зависимости от локализации и степени заболевания. В частности, стадия зависит от того, присутствуют ли лимфангиомы выше или начальство к подъязычная кость (надподъязычный), ниже или низший к подъязычной кости (подъязычный), и находятся ли лимфангиомы на одной стороне тела (односторонний) или оба (двусторонний).[9]
- I этап
- Односторонняя подъязычная.
- II этап
- Односторонняя надподъязычная.
- III стадия
- Односторонние надподъязычные и подъязычные.
- IV этап
- Двусторонняя надподъязычная.
- V этап
- Двусторонняя надподъязычная и подъязычная.
Уход
Лечение кистозной гигромы включает удаление аномальной ткани; однако полное удаление может быть невозможно без удаления других нормальных участков. Хирургическое удаление опухоли является типичным лечением, при том понимании, что дополнительные процедуры удаления, скорее всего, потребуются по мере роста лимфангиомы. Большинству пациентов необходимо провести как минимум две процедуры для завершения процесса удаления. Рецидив возможен, но маловероятен для тех поражений, которые можно полностью удалить с помощью эксцизионной хирургии.[10] Лучевая терапия и химические прижигания не так эффективны при лимфангиоме, как при гемангиома.[11] Удаление жидкости из лимфангиом дает только временное облегчение, поэтому их удаляют хирургическим путем. Кистозную гигрому можно лечить с помощью OK432 (Пицибанил).
Наименее инвазивная и наиболее эффективная форма лечения сейчас выполняется интервенционными радиологами. Склерозирующий агент, такой как 1% или 3% тетрадецилсульфат натрия, доксициклин или этанол, можно вводить непосредственно в лимфоцеле. «Считается, что все склерозирующие агенты действуют, удаляя эндотелиальные клетки поврежденных лимфатических сосудов, питающих лимфоцеле».[12]
Лимфангиому можно вылечить с помощью импульсной лампы-вспышки. краситель лазер, хотя это может вызвать пятна от портвейна и другие сосудистые поражения.[13]
Орбитальные лимфангиомы, которые несут значительный риск при хирургическом удалении, также можно лечить с помощью склерозирующих агентов, системных препаратов или под наблюдением.[14]
Сиролимус
Сиролимус используется для лечения лимфангиомы. Лечение сиролимусом может уменьшить боль и полноту венозных аномалий, улучшить уровень свертывания крови и замедлить рост аномальных лимфатических сосудов. [15] Сиролимус - относительно новый лекарственный препарат для лечения сосудистых мальформаций, [16] В последние годы сиролимус стал новым вариантом лечения как сосудистых опухолей, так и сосудистых мальформаций, как мишень рапамицина (mTOR) у млекопитающих, способная интегрировать сигналы пути PI3K / AKT для координации правильного роста и пролиферации клеток. [17] Сиролимус (рапамицин, торговое название Rapamune) представляет собой соединение макролида. Она имеет иммунодепрессант и антипролиферативные функции у человека. Тормозит активацию Т-клетки и В-клетки за счет снижения их чувствительности к интерлейкин-2 (Ил-2) через mTOR торможение.[18]
Прогноз
Прогноз при циркумскриптум лимфангиомы и кавернозной лимфангиомы в целом отличный. Это состояние связано с незначительным кровотечением, рецидивирующим целлюлит, и утечка лимфатической жидкости. Два случая лимфангиосаркома вытекающие из лимфангиома околососковая область сообщалось; однако у обоих пациентов ранее существовавшее поражение подвергалось обширному радиационная терапия.
При кистозной гигроме большие кисты могут вызывать дисфагия, респираторные проблемы и серьезная инфекция, если они затрагивают шею. Пациентам с кистозной гигромой следует назначать цитогенетический анализ чтобы определить, есть ли у них хромосомные аномалии, и родители должны получить генетическое консультирование потому что это состояние может повториться при последующих беременностях.[4]
Осложнения после хирургического удаления кистозной гигромы включают повреждение структур шеи, инфекцию и возврат кистозной гигромы.[10]
Эпидемиология
Лимфангиомы встречаются редко и составляют 4% всех сосудистых опухолей у детей.[4] Хотя лимфангиома может проявиться в любом возрасте, 50% обнаруживаются при рождении,[9] и 90% лимфангиом проявляются к 2 годам.[9]
История
В 1828 году Реденбахер впервые описал лимфангиому. В 1843 году Вернер представил первый отчет о кистозной гигроме из Греческий «гигро» означает жидкость, а «ома» означает опухоль. В 1965 году Билл и Саммер предложили Кистозные гигромы лимфангиомы - это разновидности одного объекта, и его расположение определяет его классификацию.
Рекомендации
- ^ Шедди, Адитья; Д'Суза, Донна. «Лимфангиома». Радиопедия. Сеть UBM Medica. Получено 22 ноября 2014.
- ^ Амури М., Масмуди А., Будая С. и др. (2007). «Приобретенная лимфангиома окружности вульвы». Интернет-журнал дерматологии. 13 (4): 10. PMID 18319007.
- ^ A.D.A.M (26 сентября 2007 г.). «Лимфангиома». Архивировано из оригинал 18 февраля 2012 г.. Получено 2008-11-14.
- ^ а б c d е ж грамм Фернандес, Жовер; Роберт А. Шварц (2008). «Лимфангиома». WebMD LLC. Получено 2008-11-04.
- ^ Гедикбаши, Али; Гюль, Ахмет; Саргин, Акиф; Джейлан, Явуз (ноябрь 2007 г.), «Кистозная гигрома и лимфангиома: связанные результаты, перинатальный исход и прогностические факторы у живорожденных младенцев», Архив гинекологии и акушерства, 276 (5): 491–498, Дои:10.1007 / s00404-007-0364-у, ISSN 0932-0067, PMID 17429667
- ^ Шульман Л.П., Эмерсон Д.С., Фелкер Р.Э., Филлипс О.П., Симпсон Д.Л., Элиас С. (июль 1992 г.). «Высокая частота цитогенетических аномалий у плодов с кистозной гигромой, диагностированной в первом триместре». Акушерство и гинекология. 80 (1): 80–2. PMID 1603503.
- ^ Ласкарис, Джордж (2003). Цветной атлас болезней полости рта. Тиме. п. 380. ISBN 978-1-58890-138-5.
- ^ Ха, Дженнифер; Ю, Юй-Цзин; Ланниган, Фрэнсис (05.08.2014). «Обзор лечения лимфангиом». Текущие педиатрические обзоры. 10 (3): 238–248. Дои:10.2174/1573396309666131209210751.
- ^ а б c d е Жигер CM, Бауман Н.М., Смит Р.Дж. (декабрь 2002 г.). «Новые возможности лечения лимфангиомы у младенцев и детей». Анналы отологии, ринологии и ларингологии. 111 (12, Пт 1): 1066–75. Дои:10.1177/000348940211101202. PMID 12498366.
- ^ а б О'Рейли, Дейрдра (2008). «Лимфангиома». Получено 2008-11-16.
- ^ Гольдберг; Кеннеди (1997). «Лимфангиома». Архивировано из оригинал на 2016-01-13. Получено 2008-11-01.
- ^ Справочник по интервенционным радиологическим процедурам. Третье издание. Кришна Кандарпа и Джон Аруни. Липпинкотт 2002.
- ^ Weingold DH, White PF, Burton CS (май 1990 г.). «Лечение циркумскриптума лимфангиомы с настраиваемым лазером на красителе». Кутис. 45 (5): 365–6. PMID 2357907.
- ^ Патель С.Р., Розенберг Дж. Б., Барметлер А. (2019). «Вмешательства при лимфангиоме орбиты». Кокрановская база данных Syst Rev (5): CD013000. Дои:10.1002 / 14651858.CD01300.pub2. PMID 31094450.CS1 maint: несколько имен: список авторов (связь)
- ^ http://www.childrenshospital.org/conditions-and-treatments/conditions/v/venous-malformation/treatments
- ^ Декёленер, Валери и др. «Тераностические достижения в сосудистых мальформациях». Журнал следственной дерматологии 140.4 (2020): 756-763.
- ^ Ли, Бён-Бунг. «Сиролимус в лечении сосудистых аномалий». https://www.jvascsurg.org/article/S0741-5214(19)32236-0/fulltext, Журнал сосудистой хирургии 71.1 (2020): 328.
- ^ Мукерджи С., Мукерджи У. (01.01.2009). «Комплексный обзор иммуносупрессии, используемой при трансплантации печени». Журнал трансплантологии. 2009: 701464. Дои:10.1155/2009/701464. ЧВК 2809333. PMID 20130772.
внешняя ссылка
| Классификация | |
|---|---|
| Внешние ресурсы |

